Τι είναι οι συσκευές παροχέτευσης υδατοειδούς υγρού;
Οι συσκευές παροχέτευσης υδατοειδούς υγρού χρησιμοποιούνται για τη μείωση της ενδοφθάλμιας πίεσης παροχετεύοντας το υδατοειδές υγρό ( το υγρό που βρίσκεται στο πρόσθιο τμήμα του ματιού) σε μια μικρή φυσαλίδα που δημιουργείται στο τοίχωμα του ματιού και καλύπτεται από το άνω βλέφαρο.
Σκοπός της μείωσης της ενδοφθάλμιας πίεσης είναι η αναστολή εξέλιξης της γλαυκωματικής βλάβης. Η γλαυκωματική βλάβη στο οπτικό νεύρο οδηγεί αρχικά στην απώλεια της περιφερικής όρασης και σε προχωρημένα στάδια επηρεάζει και την κεντρική όραση και οδηγεί σε ολική τύφλωση.
Οι συσκευές παροχέτευσης του υδατοειδούς υγρού χρησιμοποιούνται κυρίως σε περιστατικά εκτεταμένης γλαυκωματικής βλάβης ή όταν το μάτι έχει ήδη υποστεί άλλη αντιγλαυκωματική επέμβαση ή άλλη επέμβαση όπως υαλοειδεκτομή, μεταμόσχευση κερατοειδούς κ.ά
Στις μέρες μας υπάρχουν διαθέσιμες διάφορες συσκευές παροχέτευσης. Αυτές που χρησιμοποιούνται πιο συχνά είναι η βαλβίδα γλαυκώματος Ahmed και το εμφύτευμα γλαυκώματος Baerveldt. Επιπλέον, εδώ και λίγο καιρό είναι διαθέσιμο και στη χώρα μας το εμφύτευμα Paul το οποίο μοιράζεται τεχνικές ομοιότητες με το εμφύτευμα Baerveldt.
Όλες οι συσκευές αποτελούνται από ένα μικρό σωλήνα σιλικόνης ( με διάμετρο μικρότερη του 1 χιλιοστού) μέσω του οποίου το υδατοειδές υγρό παροχετεύεται σε μια πλάκα δημιουργώντας τη φυσαλίδα παροχέτευσης ανάμεσα στο τοίχωμα του ματιού ( στο σκληρό χιτώνα) και στον επιφανειακό χιτώνα που καλύπτει το μάτι ( τον επιπεφυκότα).
Η βαλβίδα γλαυκώματος Ahmed περιέχει έναν ρυθμιστικό μηχανισμό ( μια βαλβίδα) η οποία ρυθμίζει την ενδοφθάλμια πίεση και αποτρέπει την πολύ χαμηλή πίεση ( υποτονία) τις πρώτες εβδομάδες μετά την επέμβαση. Το εμφύτευμα Baerveldt δεν περιέχει μηχανισμό ρύθμισης της ροής και γι’ αυτό χρησιμοποιούμε ειδικά ράμματα μέσα και γύρω από το σωλήνα σιλικόνης ώστε να αποφεύγεται η υπερβολική παροχέτευση υδατοειδούς υγρού τις πρώτες εβδομάδες μετά την εγχείρηση. Καθεμία από τις συσκευές παροχέτευσης έχει τα δικά της πλεονεκτήματα και θα σας ενημερώσουμε ποια είναι πιο κατάλληλη για σας κατά τη διάρκεια της επίσκεψής σας.
Πως επηρεάζει η συσκευή παροχέτευσης την εξωτερική εμφάνιση του οφθαλμού;
Τις πρώτες μέρες μετά την επέμβαση το μάτι είναι κόκκινο και συνήθως υπάρχει οίδημα της γύρω περιοχής. Τόσο το οίδημα όσο και η κοκκινίλα υποχωρούν μέσα στις πρώτες μετεγχειρητικές εβδομάδες. Η συσκευή παροχέτευσης φυσιολογικά δεν είναι ορατή. Κάποιες φορές μπορεί να φαίνεται μόνο όταν το μάτι κοιτάει στις ακραίες βλεμματικές θέσεις (π.χ. κάτω και προς τη μύτη) και όταν ανασηκώνουμε το άνω βλέφαρο.
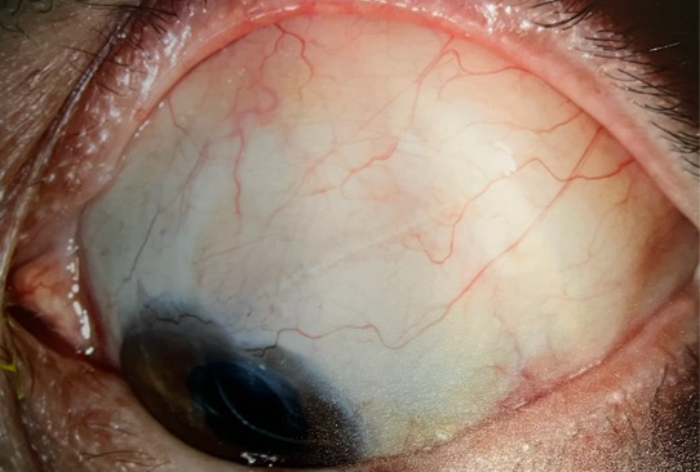
Όταν η συσκευή λειτουργεί κανονικά το υγρό που παροχετεύεται σχηματίζει μια φυσαλίδα κάτω από τον επιπεφυκότα και πάνω από την πλάκα της βαλβίδας και από κει απορροφάται ξανά από αγγεία της επιφάνειας του ματιού. Τόσο η συσκευή όσο και η φυσαλίδα καλύπτονται από το άνω βλέφαρο, δεν είναι ορατά και επίσης δε δημιουργούν την αίσθηση ξένου σώματος. Στις περισσότερες περιπτώσεις η συσκευή τοποθετείται κάτω και πίσω από το άνω βλέφαρο. Πιο σπάνια μπορεί να τοποθετηθεί κάτω και πίσω από το κάτω βλέφαρο.
Για να κρατηθεί η συσκευή στη σωστή θέση και να αποτραπεί ένα άνοιγμα ( μια ρωγμή) στην επιφάνεια του ματιού που θα την άφηνε εκτεθειμένη χρησιμοποιούμε ένα επίθεμα από πτωματικό δότη ( επεξεργασμένο περικάρδιο ή οφθαλμικούς ιστούς όπως σκληρό χιτώνα και κερατοειδή) το οποίο καλύπτει μέρος της συσκευής.
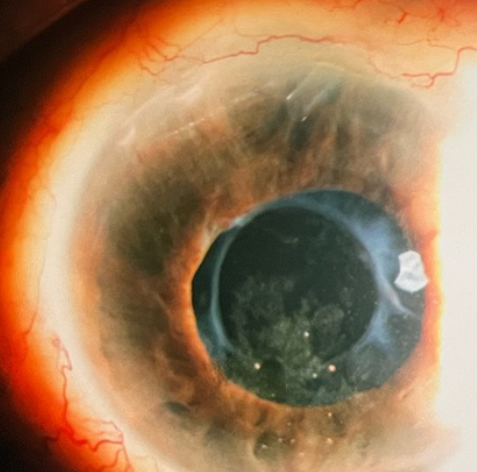
Το τμήμα του σωλήνα παροχέτευσης μέσα στο μάτι είναι πολύ μικρό, περίπου 1-2 χιλιοστά και δεν είναι ορατό δια γυμνού οφθαλμού. Στις φωτογραφίες φαίνεται το τμήμα αυτό με μεγάλη μεγέθυνση. Ο σωλήνας είναι φτιαγμένος από διάφανη σιλικόνη, η εξωτερική διάμετρος του είναι 0.6 χιλιοστά και η εσωτερική διάμετρος 0.3 χιλιοστά.
Τις περισσότερες φορές χρησιμοποιούμε ένα ράμμα για να φράξουμε το εσωτερικό του σωλήνα και να ρυθμίσουμε την πίεση τις πρώτες μετεγχειρητικές εβδομάδες. Το ράμμα αυτό αφαιρείται τους πρώτους μήνες μετά την επέμβαση και στην περίπτωση που είναι χρωματιστό ( μπλε ή μαύρο) μπορεί να ξεχωρίζει ελαφρώς κάτω από τον επιπεφυκότα όταν το μάτι κοιτάει στις ακραίες θέσεις του βλέμματος.
Η χειρουργική επέμβαση
Η χειρουργική επέμβαση διαρκεί συνήθως μία με δύο ώρες. Μπορεί να γίνει είτε με γενική αναισθησία είτε με τοπική αναισθησία και μέθη. Κάποιες φορές χρησιμοποιούμε ένα φάρμακο που ονομάζεται μιτομύκινη C το οποίο εμποδίζει την ανάπτυξη ουλώδους ιστού και επιπλέον καλύπτουμε το εμφύτευμα με ένα κομμάτι ιστού ( κερατοειδή, σκληρό χιτώνα ή επεξεργασμένο περικάρδιο) από πτωματικό δότη ώστε να προλάβουμε πιθανή έκθεση του.
Καλυπτικό επίθεμα
Η συσκευή αποχέτευσης καλύπτεται με ένα επίθεμα στο σημείο επαφής του σκληρού με τον κερατοειδή χιτώνα. Χωρίς το κάλυμμα υπάρχει πιθανότητα να σκιστεί ο επιπεφυκότας πάνω από τη συσκευή και να χρειαστεί διορθωτική επέμβαση. Αυτό παρατηρείται σε ποσοστό 10-14% χωρίς τη χρήση επιθέματος και σε ποσοστό μόνο 3% με τη χρήση επιθέματος. Το επίθεμα είναι ιστός που προέρχεται από πτωματικό δότη και οι ιστοί που χρησιμοποιούμε συνήθως είναι ο κερατοειδής ή ο σκληρός χιτώνας καθώς και το επεξεργασμένο περικάρδιο. Το επίθεμα δεν αποτελεί ζωντανό μόσχευμα και χρησιμοποιείται για την ενδυνάμωση της επιφάνειας του οφθαλμού. Ωστόσο προέρχονται όπως αναφέραμε από πτωματικούς δότες και έχουν προηγουμένως ελεγχθεί για να αποτραπεί ο κίνδυνος μετάδοσης κάποιας μολυσματικής ασθένειας όπως η σύφιλη, η ηπατίτιδα Β και Γ και το AIDS. Μέχρι σήμερα δεν είναι δυνατό να ελεγχθούν για τη νόσο CJD ή αλλιώς νόσο των τρελών αγελάδων καθώς δεν υπάρχει ακόμα η ανάλογη δοκιμασία ελέγχου. Ωστόσο ο κίνδυνος μετάδοσης της νόσου αυτής φαίνεται να είναι απειροελάχιστος.
Μετεγχειρητική Φροντίδα
Συνήθως μπορείτε να επιστρέψετε σπίτι την ίδια ή την επόμενη μέρα της επέμβασης. Το μάτι παραμένει κλειστό με γάζα και ένα πλαστικό κάλυμμα την ημέρα της επέμβασης. Η γάζα και το κάλυμμα αφαιρούνται την πρώτη μέρα μετά την επέμβαση στο ιατρείο και γίνεται μετεγχειρητική εξέταση. Αν το άλλο μάτι έχει χαμηλή όραση μπορούμε να χρησιμοποιήσουμε μόνο το διαφανές κάλυμμα χωρίς τη γάζα.
Φαρμακευτική αγωγή- Οφθαλμικές σταγόνες
Την ημέρα της επέμβασης το μάτι παραμένει κλειστό και δε χρειάζεται συνήθως να χρησιμοποιήσετε σταγόνες εκτός αν σας δοθούν διαφορετικές οδηγίες. Στο άλλο μάτι συνεχίζεται να βάζετε κανονικά τις σταγόνες ακόμα και την ημέρα της επέμβασης.
Μετά την αφαίρεση της γάζας και του καλύμματος την πρώτη μετεγχειρητική ημέρα, αρχίζουμε να χρησιμοποιούμε δύο είδη κολλυρίων, ένα αντιβιοτικό ( συνήθως 4 φορές την ημέρα τουλάχιστον για ένα μήνα) και ένα αντιφλεγμονώδες στεροειδές. Το αντιφλεγμονώδες χορηγείται συνήθως σε μεγάλη δόση στην αρχή, περίπου 8 φορές την ημέρα και η συχνότητα μειώνεται σταδιακά τις εβδομάδες και τους μήνες που ακολουθούν την επέμβαση. Σε κάποιες περιπτώσεις συνεχίζετε να χρησιμοποιείτε και τα αντιγλαυκωματικά σας κολλύρια. Θα σας ενημερώνουμε αναλυτικά για τα κολλύρια και τη συχνότητα χρήσης τους σε κάθε μετεγχειρητική επίσκεψη.
Μετεγχειρητικές επισκέψεις
Η πίεση του οφθαλμού μπορεί να κυμαίνεται αρκετά τις πρώτες μετεγχειρητικές εβδομάδες. Συνήθως οι ασθενείς παρακολουθούνται μια φορά την εβδομάδα για τον πρώτο μήνα και στη συνέχεια η συχνότητα των επισκέψεων ελαττώνεται. Κάποιες φορές οι επισκέψεις μπορεί να είναι πιο συχνές αν η πίεση είναι πολύ υψηλή ή πολύ χαμηλή.
Διακυμάνσεις πίεσης μετά την εγχείρηση
Σε κάποιες από τις συσκευές αποχέτευσης π.χ. στη συσκευή Baerveldt που χρησιμοποιούμε πολύ συχνά δεν υπάρχει μηχανισμός περιορισμού της ροής και έτσι αναγκαζόμαστε να κλείσουμε τη συσκευή με τη χρήση ραμμάτων ( είτε γύρω από το αυλό είτε μέσα στον αυλό) ώστε να αποτρέψουμε την υποτονία ( πολύ χαμηλή πίεση στο μάτι). Για το λόγο αυτό η πίεση μπορεί να παραμείνει υψηλή τις πρώτες εβδομάδες μετά την επέμβαση. Στην περίπτωση που η πίεση είναι υψηλή χρησιμοποιούμε αντιγλαυκωματικές σταγόνες καθώς και διουρητικά χάπια ( ακεταζολαμίδη) από το στόμα. Τα ράμματα γύρω από τον αυλό μπορεί να είναι απορροφήσιμα και να φεύγουν μόνα τους μέσα στις πρώτες 6 μετεγχειρητικές εβδομάδες ή μπορούμε να τα αφαιρέσουμε με τη χρήση λέιζερ ώστε η συσκευή να αρχίσει να λειτουργεί και να μειωθεί η πίεση. Το ράμμα που βρίσκεται μέσα στον αυλό το αφαιρούμε συνήθως 3 μήνες μετά την επέμβαση και σε κάποιες περιπτώσεις ίσως και νωρίτερα. Με την αφαίρεση του ράμματος αυτός η συσκευή γίνεται πλήρως λειτουργική και η πίεση συνήθως ρυθμίζεται.
Κάποιες φορές μπορεί η πίεση να είναι πολύ χαμηλή μετά την επέμβαση και αυτό είναι επικίνδυνο για το μάτι. Σε αυτή την περίπτωση, σταματάμε την αντιγλαυκωματική αγωγή και συνήθως μειώνουμε τις σταγόνες κορτιζόνης. Κάποιες φορές χρειάζεται ένεση γέλης ( ιξωδοελστικού) στον πρόσθιο θάλαμο του ματιού και πιο σπάνια διορθωτική επέμβαση για να προσθέσουμε ράμματα περίδεσης στο σωλήνα κ.ά.
Δραστηριότητα μετά την επέμβαση
Συστήνουμε να αποφεύγεται η έντονη σωματική άσκηση και η άρση σημαντικού βάρους στις πρώτες 4 με 6 εβδομάδες μετά την επέμβαση. Αν η πίεση είναι πολύ χαμηλή είναι πιθανό για λίγες μέρες να σας ζητηθεί να αποφύγετε κάθε δραστηριότητα και να μείνετε σε κατάκλιση. Δραστηριότητες όπως το διάβασμα και η παρακολούθηση τηλεόρασης μπορούν να πραγματοποιούνται χωρίς πρόβλημα για το χειρουργημένο μάτι.
Επιστροφή στην εργασία
Η επιστροφή στην εργασία εξαρτάται από τη φύση της εργασίας και την μετεγχειρητική πορεία του ασθενούς. Σαν ένα γενικό κανόνα, θα λέγαμε ότι ασθενείς που κάνουν δουλειά γραφείου επιστρέφουν στην εργασία τους σε 2 εβδομάδες εφόσον η μετεγχειρητική πορεία είναι ομαλή ενώ ασθενείς που κάνουν χειρωνακτική εργασία χρειάζονται τουλάχιστον ένα μήνα πριν επιστρέψουν με ασφάλεια.
Πότε επιστρέφει σε φυσιολογική κατάσταση το μάτι;
Το μάτι χρειάζεται περίπου 3 μήνες για να επιστρέψει σε φυσιολογική κατάσταση ( όπως πριν την επέμβαση) και κάποιες φορές ίσως και περισσότερο αν υπάρχουν επιπλοκές. Συνήθως μετά το πρώτο τρίμηνο κάνουμε και τον έλεγχο για τη διάθλαση και τη συνταγή καινούριων γυαλιών καθώς τις περισσότερες φορές η συνταγή αλλάζει μετά την επέμβαση.
Ποσοστά επιτυχίας και επιπλοκές
Ποσοστά Επιτυχίας
Οι περισσότερες μελέτες στη χειρουργική του γλαυκώματος αναφέρουν ποσοστά επιτυχίας στα 5 πρώτα χρόνια μετά την επέμβαση. Από τις μελέτες αυτές φαίνεται ότι οι συσκευές παροχέτευσης υδατοειδούς υγρού έχουν ποσοστό επιτυχίας ελέγχου της ενδοφθάλμιας πίεσης ανάμεσα σε 70 και 80% στα 5 πρώτα έτη. Παρά το γεγονός ότι κάποιες φορές ρυθμίζουν την πίεση χωρίς τη χρήση αντιγλαυκωματικών κολλυρίων, ένα μεγάλο ποσοστό ασθενών συνεχίζει να βάζει αντιγλαυκωματικές σταγόνες έτσι ώστε η πίεση να διατηρείται αρκετά χαμηλή. Στις περιπτώσεις όπου χρειάζονται σταγόνες, αυτές είναι συνήθως λιγότερες σε σχέση με αυτές που χρειάζονταν πριν από την επέμβαση. Σε ότι αφορά τα ποσοστά επιτυχίας μακροπρόθεσμα, πέρα από την περίοδο της πενταετίας δεν υπάρχουν μεγάλες μελέτες που να αναφέρουν τα ποσοστά επιτυχίας. Συνήθως αν η μια συσκευή παροχέτευσης υδατοειδούς υγρού λειτουργεί σωστά και ελέγχει την ενδοφθάλμια πίεση για 5 χρόνια, συνεχίζει να λειτουργεί για μεγάλο χρονικό διάστημα.
Επιπλοκές
Οι σοβαρές επιπλοκές μετά από την ένθεση αντιγλαυκωματικών συσκευών δεν είναι συχνές. Σοβαρές επιπλοκές συμβαίνουν αν η πίεση μειωθεί πάρα πολύ ή πολύ απότομα στην πρώιμη μετεγχειρητική περίοδο. Η πολύ μεγάλη ή πολύ απότομη μείωση της πίεσης μπορεί να προκαλέσει αιμορραγία του χοριοειδούς ( αιμορραγία στο πίσω μέρος του ματιού). Αυτό συμβαίνει σε ποσοστό λιγότερο από 1%. Αν η πίεση είναι πολύ χαμηλή μετά την επέμβαση, κάποιες φορές μπορούμε να κάνουμε έγχυση γέλης ιξωδοελαστικού ή να βάλουμε αέριο στον πρόσθιο θάλαμο του ματιού. Πιο σπάνια χρειάζεται ο ασθενής να μπει ξανά στο χειρουργείο ώστε να ρυθμίσουμε τη συσκευή παροχέτευσης. Οι μεγάλες μελέτες δείχνουν ότι περίπου 5% των ασθενών χρειάζεται να μπουν ξανά στο χειρουργείο τον πρώτο μήνα μετά την επέμβαση είτε λόγω πολύ χαμηλής είτε λόγω πολύ υψηλής πίεσης.
Ο κίνδυνος μόλυνσης μέσα στο μάτι μετά την επέμβαση είναι σπάνιος, συμβαίνει σε ποσοστό λιγότερο του 1%.
Άλλες πιθανές επιπλοκές είναι η έκθεση της συσκευής παροχέτευσης μετά από διάβρωση του επιπεφυκότα στο σημείο κάλυψης και η μετακίνηση από την αρχική θέση τοποθέτησης που μπορεί να καταλήξει σε μπλοκάρισμα του σωληνίσκου από την ίριδα ή σε τριβή του κερατοειδούς. Σε όλες αυτές τις περιπτώσεις χρειάζεται διορθωτική χειρουργική επέμβαση. Σε σπάνιες περιπτώσεις που υπάρχει σημαντική βλάβη του κερατοειδούς λόγω τριβής, μπορεί να χρειαστεί μεταμόσχευση κερατοειδούς.

 Ελληνικά
Ελληνικά
 English
English